La American Heart Association y la American Stroke Association han publicado las recomendaciones 2021 para la prevención de ictus en pacientes que han tenido un ictus o ataque isquémico transitorio, que es una actualización basada en la evidencia posterior a 2014 en que se publicó la anterior versión.
El documento presenta 10 consideraciones a tener en cuenta para la prevención secundaria de ictus:
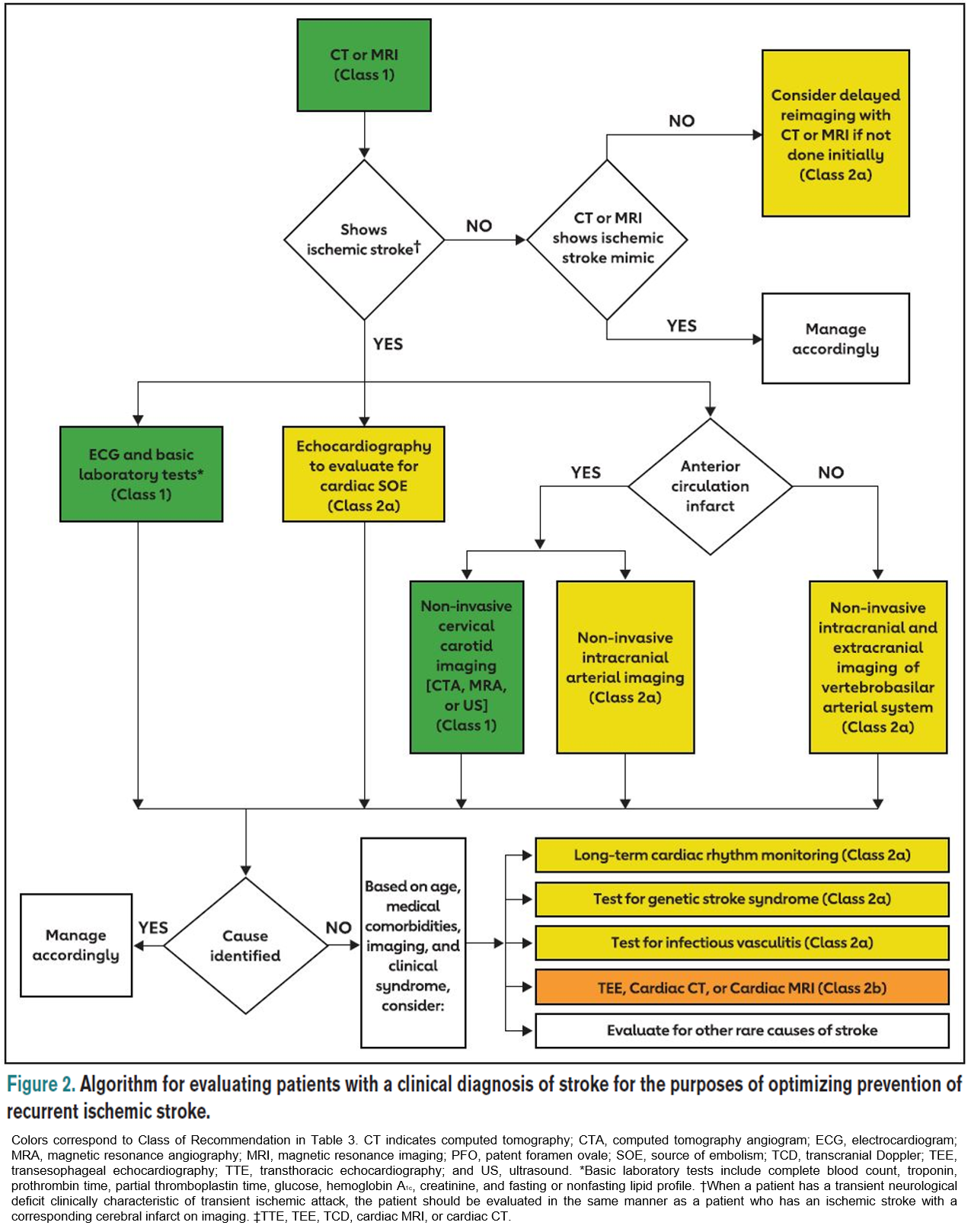
- Se ha elaborado una nueva sección que describe las recomendaciones para el diagnóstico después de un accidente cerebrovascular isquémico, para definir la etiología (cuando sea posible) e identificar los objetivos del tratamiento para reducir el riesgo de recurrencia. Las recomendaciones ahora se agrupan por subtipo etiológico.
- El tratamiento de los factores de riesgo vascular sigue siendo muy importante en la prevención secundaria del ictus e incluye entre otros: diabetes, abandono de hábito de fumar, lípidos y, especialmente, la hipertensión.
- Los factores del estilo de vida, especialmente la dieta y la actividad física son importantes para prevenir un segundo ictus.
- Necesidad de programas que utilicen modelos teóricos de cambios de comportamiento (dieta, ejercicio, cumplimiento), técnicas probadas y apoyo multidisciplinar.
- La terapia antitrombótica, incluidos los antiagregantes plaquetarios o anticoagulantes, se recomiendan para casi todos los pacientes sin contraindicaciones. Con muy pocas excepciones, la combinación de antiagregantes plaquetarios y anticoagulantes no suele estar indicada para la prevención secundaria de ictus. La terapia antiplaquetaria dual no se recomienda a largo plazo; y, a corto plazo, sólo se recomienda en pacientes muy específicos incluidos los ictus leves de aparición temprana, ataque isquémico transitorio de alto riesgo o estenosis intracraneal sintomática grave.
- La fibrilación auricular sigue siendo frecuente y de alto riesgo de segundo accidente cerebrovascular isquémico. Generalmente se recomienda anticoagulación si el paciente no tiene contraindicaciones. Se recomienda la monitorización del ritmo cardíaco, en busca de fibrilación auricular oculta, si no se descubre otra causa de ictus.
- La enfermedad de la arteria carótida extracraneal es una causa importante y tratable de ictus. Los pacientes con estenosis grave ipsilateral a un ictus no discapacitante o un ataque isquémico transitorio que son candidatos para la intervención (endarterectomía carotídea o colocación de stent) deben tener la estenosis corregida, relativamente pronto después de su ictus.
- Los pacientes con estenosis intracraneal grave, en el contexto de ictus o accidente isquémico transitorio, no deberían recibir angioplastia y colocación de stents como tratamiento de primera línea para prevenir la recurrencia. Se prefiere el tratamiento médico intenso de los factores de riesgo y la terapia antiplaquetaria dual a corto plazo.
- En los últimos años se han realizado varios estudios que evalúan la prevención secundaria de ictus del cierre del foramen oval permeable, por lo que ahora se considera razonable cerrarlo de forma percutánea, según ciertos criterios.
- Los pacientes con accidente cerebrovascular embólico de origen incierto no deben ser tratados empíricamente con anticoagulantes o ticagrelor, porque no se ha encontrado ningún beneficio.
A continuación, se reproduce un algoritmo para la evaluación de pacientes con diagnóstico clínico de ictus para optimizar la prevención de recurrencias.